为了解释这个问题,研究人员们做了一个大规模的CRISPR筛选。他们挑选了7500个基因,在癌细胞中挨个进行敲除,然后再引入小鼠体内。他们在这里的一个设计成了解决问题的关键:小鼠分为两种,一种有免疫系统,一种没有。
实验结果颇令人惊讶,带有免疫系统的小鼠,似乎在肿瘤预防上并没有什么效果。研究人员们指出在抑癌基因发生突变后,即便小鼠具有免疫系统,癌细胞依旧会快速增长。而形成的肿瘤里,也能检测到许多突变的抑癌基因。
事实上,这些突变的抑癌基因还不少,占到了他们测试的抑癌基因的约30%。研究人员们进而做出一个大胆的假设:也许这些抑癌基因在突变后,能帮助癌症逃脱免疫系统的攻击?
图片来源:123RF
事实果然如此!后续研究中,他们挑选了一个叫做GAN13的基因做分析。在这个基因发生突变后,癌细胞果然能逃脱免疫T细胞的攻击!研究人员们指出,这说明免疫系统和癌细胞之间正在发生“军备竞赛“,而癌细胞会利用一切机会来增加自己的生存概率,其中就包括了利用抑癌基因的突变。
“让我们感到震惊的是,这些(抑癌)基因不仅是告诉细胞‘快点生长’,还会协助逃脱免疫系统。“本研究的负责人Stephen J. Elledge教授说道。
“这些结果揭示了抑癌基因和免疫系统之间出乎意料,而又令人着迷的关系。“另一位癌症专家点评道。
免疫系统不慎“助纣为虐“
在第二项研究中,科学家们探索了癌症与免疫系统的另一层关系。德克萨斯大学MD安德森癌症中心的学者们指出,在临床上早就观察到肿瘤和炎症反应之间具有关联。过去的研究认为这是因为炎症微环境能激活癌细胞的增殖,促进肿瘤生长。但从生物演化的角度上看,这并不合理。如果炎症反应能导致肿瘤发生,那为什么又会被保留下来呢?

研究人员们决定在“胰腺导管腺癌“里一探究竟,这是一种与炎症有着密切关联的癌症。在慢性胰腺炎导致的炎症微环境下,这种胰腺癌很容易发生。
这离不开致癌基因KRAS。先前人们已发现,在胰腺炎的作用下,KRAS基因的突变会让胰腺细胞出现一系列变化,最终加速肿瘤的产生。在这些变化中,就包括叫做“腺泡-导管化生“的过程。这是指腺泡细胞出现导管细胞的种种特征――前者负责生产和分泌消化酶,后者负责将消化酶送到小肠。
但有意思的是,即便没有致癌基因,炎症环境也同样会导致出现“腺泡-导管化生“。这一切表明该现象可能具有其它的功能。
在不同的小鼠模型里,科学家们做了进一步的探索。他们发现即便是短期的炎症,也足以让上皮胰腺细胞的转录和表观遗传发生改变,启动多个基因的表达,促进“腺泡-导管化生“现象发生。这一过程实际上是胰腺对自己的保护,能减少器官在炎症下的伤害,也能应对未来可能出现的更多炎症。
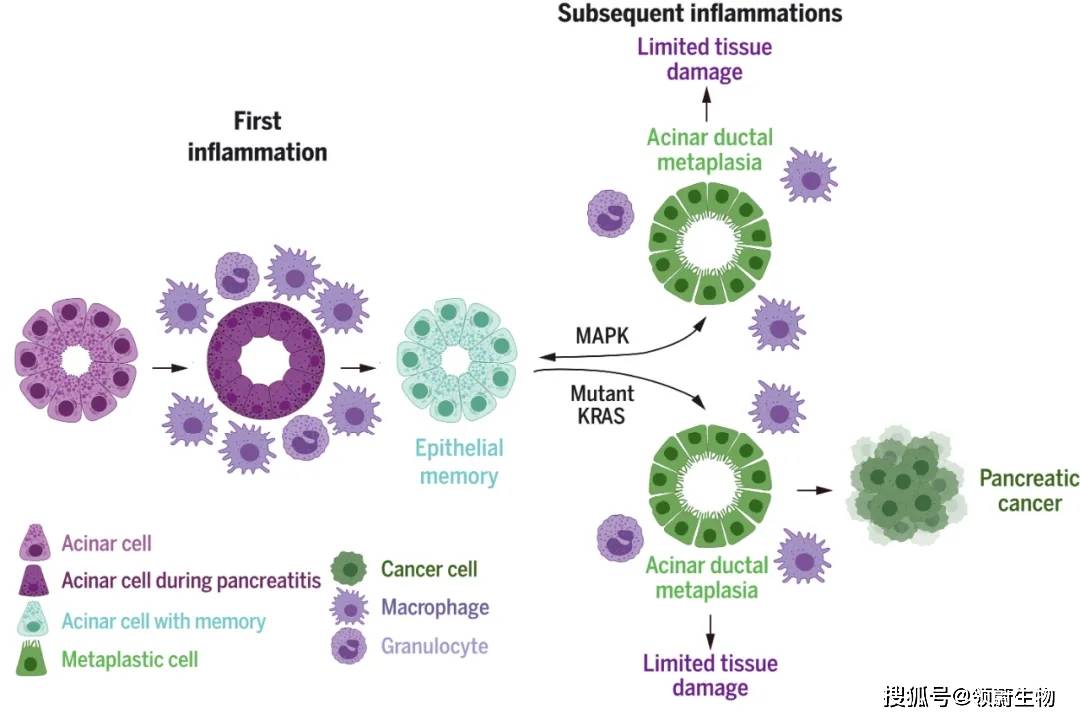
▲本研究的示意图(图片来源:参考资料[2])
不幸的是,这一自我保护机制会被癌细胞所利用。因为炎症环境其实提供了一个选择压力,让那些能触发自我保护机制的细胞被保留下来,这也包括出现KRAS基因突变的细胞。
“我们的数据表明KRAS最初在胰腺炎中可能起到了有益的作用,“本研究共同第一作者,研究生I-Lin Ho说道,”在其它癌症中可能存在类似的现象,即有一些与癌症无关的事件带来了很强的选择压力,来选择这些通用的致癌突变。“
总结
《科学》杂志的官方评述指出,两个发现表明在肿瘤发育的过程中,癌细胞会利用免疫系统的不同作用,来促进自己的生长。这也表明理解免疫系统对癌细胞的遗传学和表观遗传学带来的变化,有望带来全新的癌症治疗和预防策略。